Несращение переломов
Описание
Несращение переломов – отсутствие консолидации переломов или арест процессов восстановления переломов. При несращении перелома щель между фрагментами кости заполнена фиброзно-хрящевыми тканями или ложным суставом (псевдоартроз). Несращение встречается достаточно часто как осложнения ортопедического лечения переломов, для коррекции данного заболевания требуется дальнейшее хирургическое лечение основанное на знании и опыте. Цель лечения несращения – восстановление функции конечности и способности животного к адекватному перемещению.
Отличие отсроченного сращения переломов от полного несращения основывается только на времени, более специфично при проведении серийных радиографических исследований. За исключением молодых растущих собак, полное несращение трудно диагностировать в срок до 2 месяцев с начала лечения перелома. И все же, отсутствие консолидации следует пытаться распознавать на ранней стадии, в период проведения контрольных снимков, в данной ситуации возможно предотвращение несращения и своевременная его коррекция.
Несращение переломов чаще отмечается у собак, у кошек встречается значительно реже.
Классификация
В повседневной практике можно использовать простую классификацию несращения переломов, которая основывается на 4-х факторах:
1. Биологическая активность.
2. Наличие или отсутствие инфекции.
3. Место перелома.
4. Смещение фрагментов.
Наибольшую клиническую значимость имеют биологическая активность перелома и наличие/отсутствие инфекции. Место перелома (диафизарный, метафизарный или эпифизарный) и положение фрагментов (смещены или нет) имеют меньшую практическую ценность.
Биологическая активность основывается на жизнеспособности тканей в зоне перелома или остеогенном потенциале, что напрямую зависит от кровоснабжения. Weber и Cech (1976) распределили несращение переломов в две большие группы: 1. Биологические активные несращения, с хорошим кровоснабжением и различной степенью формирование мозоли; 2. Нежизнеспособные или неактивные несращения, с минимальным образованием мозоли или полным ее отсутствием, а также с неадекватным кровоснабжением. Данные две группы могут быть дальше подразделены на подтипы, основываясь на данных радиографического обследования.
Биологически активное несращение перелома
Жизнеспособное несращение переломов определяется формированием богатой, сосудистой мозоли и волокнистой хрящевой тканью, в щели между отломками.
В большинстве случаев, причинами данного типа несращения служат неадекватная редукция и стабильность перелома, сопровождаемое избыточным движением между фрагментами. При биологически активном несращении прогнозы на выздоровление значительно лучше, чем при нижизнеспособной форме несращения. В большинстве случаев, дополнительная стабилизация ± компрессия фрагментов ведут к выздоровлению. Пересадка собственной губчатой кости при этом применяется редко.
Далее представлены четыре подтипа биологически активного несращения:
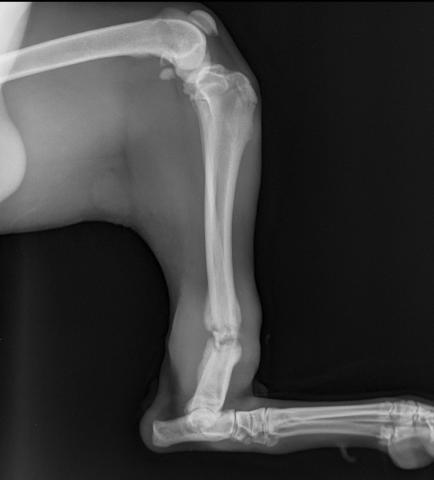
1. Гипертрофическое несращение. Несращение с гипертрофической мозолью определяется наличием значительной по размеру костной мозоли с хорошим кровоснабжением и наличием волокнистого хряща в щели перелома. Данный подтип обычно связан с недостаточной стабильностью перелома и чаще наблюдается при использовании интрамедуллярных спиц в монорежиме с сохранением ротационной нестабильности.
2. Слегка гипертрофическое несращение. Несращение данного подтипа характеризуется формированием мозоли малого размера, рассматривается как вариант предшествующего подтипа. При данной форме несращения обычно отмечается связь с продолжающейся легкой подвижностью в зоне перелома после неадекватной фиксации пластинами и винтами.
3. Олиготрофическое несращение. Несращение данного подтипа не имеет признаков формирования мозоли и может быть легко спутано с биологически неактивным несращением. Данный подтип может быть связан со значительным смещением фрагментов перелома. Концы фрагментов на рентгеновских снимках могут иметь круглую и деминерализированную видимость. Жизнеспособность может быть определена при использовании техник определения регионального кровотока или по клиническому ответу на редукцию и стабилизацию. Данный тип перелома чаще встречается при нелеченных переломах, отрывах.
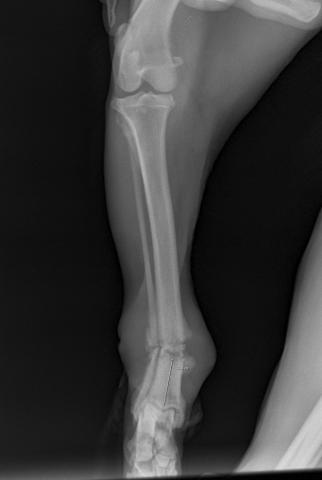
Фото 1. Гипертрофическое несращение голени у собаки в отсутствии фиксации.
Фото 2. Ортогональная проекция фото 1.
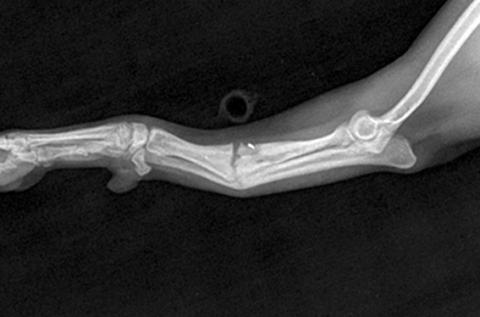
Фото 3. Гипертрофическое несращение лучевой кости у той породы, ранее проводилась попытка фиксации перелома интрамедуллярной спицой
Биологически неактивное несращение
Нежизнеспособное несращение определяется отсутствием костной мозоли в зоне перелома, недостатком кровотока, наличием некротических фрагментов кости и атрофией кости. Костные фрагменты могут иметь атрофический, скругленный вид с закупоренным костномозговым каналом. Частота встречаемости нежизнеспособного несращения гораздо ниже, чем при биологически активного типа. Биологически неактивное несращение имеет худшие прогнозы по сравнению с биологически активным. Далее представлены четыре распознаваемых подтипа биологически неактивного несращения:
1. Дистрофическое несращение. Данный тип несращения связан с оскольчатыми переломами, плохим кровоснабжением и некрозом промежуточных фрагментов. Данные факторы мешают нормальному формированию мозоли и заживлению перелома.
2. Некротическое несращение. Данный тип несращения связан с оскольчатыми и/или инфицированными переломами, со значительным нарушением кровоснабжения фрагментов. Серийные радиографические исследования определяют, что фрагменты не участвуют в процессах консолидации.
3. Дефектное несращение. При данном типе несращения, потеря кости по причине повреждения, хирургического вмешательства или инфекции ведет к образованию большого дефекта, заполненного неактивными мягкими тканями.
4. Атрофическое несращение. Концы кости атрофированы, скруглены и запечатаны, окружающая кость с остеопорозом. Данный тип несращения чаще встречается при переломах конечностей взрослых собак той пород, особенно при дистальных переломах предплечья и лечением посредством гипсовых повязок. При данном типе требуется стабилизация и пересадка аутографта для реактивации консолидации перелома.
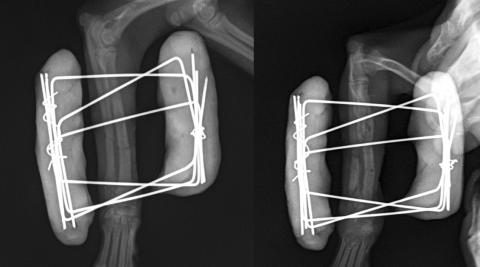
Фото 4. Пример неактивного несращения перелома предплечья у той-породы на фоне применения наружного фиксатора и последующего остеомиелита.
Причины
Для формирования несращения существует множество причин, иногда, в отсутствии консолидации перелома конкретного пациента, могут играть роль не одна причина (пр. техническая ошибка фиксации + остеомиелит). Общим сценарием и примером служит дистальный перелом лучевой кости у той-пород, стабилизированный наружным сопоставлением. Другими классическими примерами служат внутрикостные спицы с неадекватной ротационной и аксиальной стабильностью, наружные фиксаторы с неадекватной рамкой и размерами спиц, потеря серкляжа с миграцией его в зону перелома, пластины и винты неадекватного для пациента размера.
Ниже представлены основные причины формирования несращения переломов:
1. Неадекватная стабилизация с сохраняющимся движением в зоне перелома. Это самая частая причина несращения, чаще всего развивается в результате технических ошибок (неадекватная оценка перелома, выбор несоответствующего метода фиксации, неверный подбор имплантов, раннее удаление имплантов, прочее).
Причиной большинства несращений переломов костей собак и кошек служит именно плохой выбор решения и технические провалы в фиксации, характеристики исходного перелома играют меньшую роль. Всегда следует помнить, что нестабильность зоны перелома – самая частая причина несращения.
2. Щель между фрагментами по причине потери кости при травме, интраоперационном удалении фрагмента, дистракции мышечными силами или имплантом, интерпозиции мягких тканей. Щель между фрагментами, превышающая по размерам регенеративную способность кости ведет к заполнению ее фиброзными и/или хрящевыми тканями, нежели чем к формированию новой кости.
3. Потеря нормального кровоснабжения. Нарушения кровоснабжения могут развиться в результате травмы или интраоперационно. Ятрогенное нарушение кровотока может развиться при избыточном воздействии на периост, повреждении питающих сосудов и раздроблении кости или мягких тканей. Характерным примером нарушенного кровотока служит дистальный перелом предплечья у той пород, в данном случае отмечается исходное ограничение кровоснабжения, и такие переломы имеют высокую склонность к формированию нежизнеспособного несращения.
4. Остеомиелит. Инфекция места перелома ведет к снижению pH, что нарушает локальный гомеостаз кальция. В дополнение, нарушение местного кровотока ведет к образованию мертвых костей в зоне перелома. Обезжизненные и инфицированные фрагменты кортикального слоя в конечном итоге могут секвестироваться. Однако, переломы могут консолидироваться в присутствии инфекции, при условии стабильной фиксации. Ослабление имплантов развивается быстрее при условии инфекции кости. Движение остается общим знаменателем в поддержании несращения и инфекции.
5. Другие предрасполагающие факторы несращения. Они могут включать пожилой возраст, терапия кортикостероидами или антикоагулянтами, облучение, ожоги, кахексия и некоторые другие.
Клинические признаки и диагностика
Диагноз несращения основывается на оценке истории болезни, клинических признаков и данных серийных радиографических исследований.
Основными клиническими признаками несращения кости являются хромота пораженной конечности и боль при пальпации зоны перелома. Отказ от использования конечности в передвижении ведет к атрофии мышц, тугоподвижности суставов и остеопорозу. Выраженность боли и хромоты значительно варьируют между животными, оно позволяет лишь заподозрить несращение перелома и служить показанием к дальнейшей радиографической оценке.
Диагноз несращение перелома устанавливается по отсутствию радиографических признаков консолидации перелома через несколько месяцев после начала лечения. Характерные радиографические признаки перечислены в разделе классификация несращения переломов, и варьируют в зависимости от конкретного типа отсутствия консолидации перелома. Сцинтиграфия может использоваться как дополнительный метод диагностики, она способна подтвердить недостаток кровеносных сосудов в зоне перелома.
Лечение
Важное условие лечения несращения переломов кошек и собак – выявление причин и адекватная их коррекция. Основу лечения несращения составляет удаление ослабленных имплантов и секвестров, стабилизация переломов, компрессия и добавление аутографта губчатой кости (последнее в случаях атрофического несращения). Посредством вышеперечисленных действий, происходит уменьшение щели между фрагментами и жесткая стабилизация, что позволяет животному пользоваться конечностью (последнее предотвращает дальнейшую атрофию мышц, фиброз и тугоподвижность суставом, а также стимулирует циркуляцию).
Также, при достижении компрессии и стабильности, сосудистые фиброзные ткани и хрящ между фрагментами замещаются костной тканью и происходит консолидация. Несмещенные переломы должны подвергаться компрессии и фиксации на месте (in situ), с минимальным обнажением кости и нарушением существующего кровоснабжения. В норме, удаляется только тот участок мозоли, который мешает нормальному установлению пластины, остальной объем ремоделируется произвольно.
В случае несращения и смещения переломов, ткани ложного сустава иссекаются до достижения редукции, костномозговой канал распечатывается, концы костных фрагментов подрезаются. Стабилизация ускоряет выздоровление, даже в присутствии инфекции. В случае биологически неактивных переломов и идентификации нежизнеспособных тканей всегда используется пересадка губчатого вещества собственной кости (аутографт).
Краеугольный камень лечения несращения – именно достижение стабильности зоны перелома. Ниже более подробно описаны способы лечения в зависимости от их типа.
Диафизарные неинфицированные несращения
Предпочтительный метод лечения данного типа несращения – использование компрессионной пластины, при этом достигается наилучшая стабильность перелома. Используется стандартный доступ к зоне перелома, все установленные нестабильные импланты удаляются, обнажается только участок кости для установки новой пластины. Динамическая компрессионная пластина (DCP) обеспечивает адекватное уменьшение щели между фрагментами размером менее 4 мм. При более широкой щели между фрагментами вначале применяются инструменты для создания компрессии рубцовых тканей. Для достижения адекватного соприкасания пластины с костью, часть мозоли удаляется (только в зоне пластины). Для фиксации используется пластина с шестью отверстиями (как минимум), при достаточной длине кости лучше использовать более длинную пластину.
В целях достижения стабилизации кроме пластин могут быть использованы наружные скелетные фиксаторы. Циркулярные наружные фиксаторы имеют преимущества, так как сохраняют аксиальные микродвижения. Линейный фиксаторы не дают этого преимущества и очень важно удостовериться, что рамка и конфигурация фиксатора достаточно жестко фиксирует отломки и будет оставаться функциональной на весь период выздоровления.
При больших костных дефектах и несращении можно использовать технику Илизарова для постепенного перемещения остеомизированного костного сегмента диафиза с одной стороны на другую, используя наружный костный фиксатор. Тонкие спицы вводятся через кожу во фрагменты кости и соединяются зажимами. Зажимы используются для постепенного переноса сегмента кости (порядка 1 мм в день) после остеотомии с одной стороны на другую. Данная техника основывается на формировании новой кости и именуется дистракционным остеосинтезом. При достижении сегментом места несращения, вводится аутографт губчатой кости и наружный фиксатор модифицируется для обеспечения должной стабильности и предотвращения движения кости в период нагрузки весом.
При смещенных типах несращения процедура лечения отличается только тем, что требуется большее воздействие. Для достижения корректного выравнивания по аксиальной оси требуется большее удаление мягких тканей и мозоли. Все ткани между фрагментами должны быть иссечены и костномозговая полость должна быть распечатана для быстрой реваскуляризации зоны перелома. Также, показано введение аутографта губчатой кости.
Рана закрывается послойно, при наличии карманов показана установка дренажа (обычно удаляется через 48 часов). После операции показаны активные, но контролируемые прогулки на поводке. После заживления перелома пластина должна быть удалена.
Метафизарные и эпифизарные неинфицированные несращения
Метафизарные и эпифизарные несращения встречаются гораздо реже, но лечить их труднее, по причине одновременной тугоподвижности в суставе, потери вещества губчатой кости и неподходящей длины костного фрагмента.
В случае несращения перелома в зоне коленного сустава, он должен быть мобилизован посредством капсулотомии или капсулэктомии и резекции гипертрофических синовиальных мембран и рубцов. Свободные костные фрагменты и ограничивающие гипертрофические кости должны быть удалены. Если суставная поверхность вовлечена, то фрагменты должны быть аккуратно подогнаны и поддержаны временно спицами Киршнера для облегчения межфрагментарной компрессии одним или более винтом. Предпочтительна фиксация фрагментов метафиза или эпифиза посредством специальных компрессионных пластин, реконструкционных пластин или пластин с крючком. В некоторых случаях, форма и размеры костных фрагментов диктуют использование наружных фиксаторов.
За исключением эффективного использования спиц с натяжением восьмеркой, в остальных случаях к использованию интрамедуллярных спиц и серкляжа в лечении данного вида несращения очень мало показаний. Пересадка губчатой кости показано редко, за исключением случаев с большой щелью между костными фрагментами. После операции показан ранний возврат к движению.
Атрофическое несращение
Атрофические несращения требуют не только стабилизации пластинами и винтами, но также агрессивной очистки и пересадки губчатой кости для стимуляции остеогенеза. Костномозговой канал должен быть распечатан, обычно с использованием малых сверел или спиц, переходная мозоль резецируется. Аутографт губчатой кости должен быть включен в лечение всех биологически неактивных переломов, особенно при наличии некротических фрагментов и при потере участка кости.
В некоторых случаях атрофического несращения, нормального процесса консолидации не удается достичь, и вариантом лечения может стать ампутация конечности. Животные, с тяжелой контрактурой мягких тканей, повреждением периферических нервов, тяжелым остеоартритом прилегающем к зоне несращения и выраженным остеопорозом, также могут потребовать ампутации конечности.
Инфицированное несращение
Остеомиелит определяется как воспаление кости и окружающих элементов мягких тканей (костный мозг, эндоост, периост, каналы Фолькмана и гаверсово пространство. Обычно вызывается микрофлорой (аэробной и анаэробной), чаще всего культивируются стафилококки, кишечная палочка, синегнойная палочка и протей, в редких случаях высеваются анаэробы, включая актиномицеты и клостридии.
Порядка 60% остеомиелитов развивается в результате ятрогенного заноса, множество этих случаев потенциально могут быть предупреждены посредством соблюдения техник асептики и антисептики, а также принципов атравматики. Наличие только бактерий не достаточно для развития остеомиелита, важную роль играют нестабильность, нарушение кровообращения, участки некроза кости и инородные тела (включая импланты).
Суть лечения остеомиелита очень емка и ее следует искать в отдельных источниках.
Валерий Шубин, ветеринарный врач, г. Балаково